僕が研修医になった十数年前は、救急外来を実質初期研修医が主体で診療している、という病院は少なくありませんでした。
救急医になってすぐのころに考えていたことは、
「救急医が増えれば初期研修医だけで診療する病院が減って、救急医療の質が上がるはずだ!」
「救急医は年々増えてるし、10年後には救急医が救急外来に常駐する病院は増えるはず!」
という楽観的なイメージを持っていました。
実際に後述するように救急科専門医数は毎年増え続けており、いつかは充足する、と単純に思っていました。
ですが、ここ最近で「救急科専門医は増えても救急医はほとんど増えていない」ということに気づいたのです。
それまでは後進を育てる、つまり救急医を目指す医師を1人でも多く育てることのみを考えていましたが、それだけでは救急医療の質を維持することはできないと気づいたのです。
「救急科専門医は増えても救急医は増えていない」とはどういうことなのか?
そして救急医が増えない現状で、日本の救急医療を維持するために何ができるのか?
このブログをはじめたきっかけとなった考え方についてお話させてください。
目次
なぜ救急科専門医が増えても救急外来で働く救急医は増えていないのか

ここでは救急医=救急外来で患者さんを診療する救急科専門医と定義します。
救急科専門医の数は実際は増えているんです。
ならなぜ救急医が増えてないと主張するのか?
専門医数=救急外来で診療する医師の数では全く無いからです。
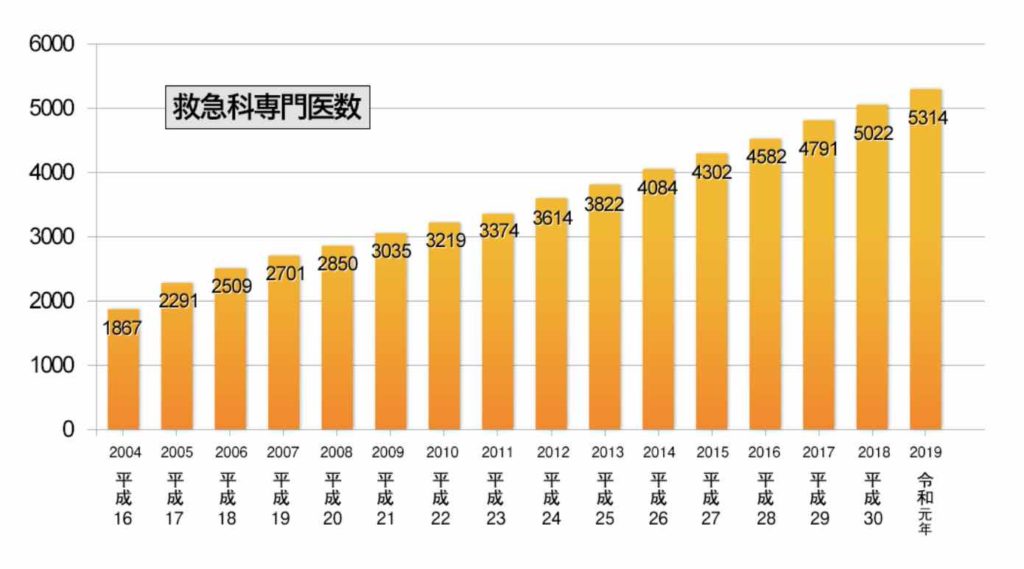
日本救急医学会ホームページより
まずこのグラフ、救急科専門医数の推移のグラフですが、一次関数的に増えていますよね。
毎年専門医試験の合格者が200-300人程度いて、それがプラスされているので確かに専門医数は増えています。
ですがこの専門医全員が実際に救急外来で診療を行っているわけではないのです。
この中には
- 救急科専門医取得後に転科し、転科先の業務がメイン
- 集中治療医としてICU業務がメイン
- 救急科専門医だが、院内外の調整役で外来業務はしていない
- 現役を引退しているが専門医を維持している
という人たちがかなり含まれています。
そして、今救急外来で働いている救急医もいずれは最前線から退きます。
そしてこの最前線からの離れる年齢も他の科に比べて早いです。
だいたい年齢が30代後半になるころから最前線から離脱する人が増えてきます。
救急医が増えない理由をまとめると、
- 救急科専門医は増えているけど、その全てが救急外来で診療するわけじゃない。
- 救急科専門医は増えているけど、同じかそれ以上の数が救急の現場から退いている。
というわけです。
きっとみなさんのまわりにも救急科専門医だけど、実際の業務は外科医とか、副院長とかセンター長という肩書きで救急外来では診療していない人がいるんじゃないでしょうか。
正確なデータは不明ですが、感覚としては救急科専門医のうち実際に救急外来の最前線で診療している医師は専門医全体の半分もいないのではないでしょうか。
これではとても全ての救急患者さんを救急科専門医が診療する、という状況は実現できそうにありません。
余談ですが、救急医学会などでいわゆる“専門医数”が何人になれば日本中の救急外来をカバーできる、みたいな議論がされることがありますが、“専門医数の内訳”を検討しなければただの数字遊びになってしまいます。
ではどうすれば良いのか?
日本の救急医療を維持していくために

日本の救急医療を維持するために重要なことは3つです。
- 救急医になる人を増やす
- 救急医になった人が長く現場で働ける環境を整える
- 救急外来で働く非救急医を支援する
1についてはもちろん重要ですが、これまでも議論されているかと思いますので、この記事では詳しくはふれません。
救急医を続けやすい働き方を模索する
僕は現在30代後半ですが、僕より少し上の世代の救急医は本当に少ないです。
それは救急医のなり手が少なかったという時代の影響もあるかと思いますが、やはり30代後半から40代にかけて救急外来の業務から退く医師が多いことも影響しているはずです。
もちろん中には40代、50代と救急医を続けれおられる先生方もおられます。
ですが、40代になってくると一睡もできない救急当直に入り続けることが難しいと感じる人は少なくないはずです。
そして人によってはその年齢に差し掛かる頃に、親の介護や子育てなど仕事以外の課題にもぶつかることがあります。
表向きは家庭の事情などで救急の第一線から退く人も、心のどこかでは、
「実際は当直がしんどくなってきたっていうのも大きいんだよな」
とか
「もし、週3日当直無しで勤務が続けれるなら救急続けたいなあ」
とか思っている人もいるんじゃないかと思います(あくまでも想像ですが)。
もちろん育休明けのママさん救急医が活躍している現場や、男性でも育休を取ったりしている職場は増えてきてます。
けれど、「ちょっとしんどいから働き方を変えたい」というのはまだ広くは受け入れられていないのではないでしょうか。
「特に理由は無いんだけど週3で働きたいんだ」とか、「当直がしんどくなってきたし日勤だけのシフトにして欲しいな」とはなかな言い出しにくいと思います。
ただ、こういう働き方の多様性、さらに言えば労働に対する価値観の多様性も許容していかなければ、結果的に自分たちの首をしめることになってしまうと感じています。
救急医として全力で走り続けられない人は振り落とされてしまう、という集団では、いつか誰もいなくなってしまいます。
その人ごとの事情、価値観に合わせて働き方が自由に選択できる、それが救急医というキャリアを選択するメリットになれば、入ってくる人も今以上に増えると思われます。
救急外来で働く非救急医を支援する
私は現在、私が赴任する以前には救急医がいなかった病院で勤務をしています。
そこでわかったことは日本の救急医療は非救急医が支えている、ということです。
救急医が10人以上いるような救命救急センターで働いていた時には気がつかなかった事です。
東京や大阪などの大都市は事情が少し異なりますが、救急車で患者さんが搬送される病院の多くは、救急医が常駐していないいわゆる二次救急病院です。
地域によっては救命センターであっても夜間は救急医はおらず、内科・外科当直で診療しているところも少なくありません。
そして、そこで内科・外科当直をしているのは多くの場合は専門医をとる前の若手医師、つまり後期研修医です。
その若手医師を支えていくことも救急医としての大きな役割では無いかと考えます。
勤務する施設での直接の指導、フィードバックも重要ですが、このブログやSNSでの発信も、全国で奮闘する若手医師に届けばと思って始めました。
今はまだ小さな行動ですが、少しずつでも前に進めればと思い地道に活動しています。
まとめ
救急医がすぐには増えない理由、そしてその上で救急医療を維持していくためにできることは何か?について考えをお話しました。
救急医を目指してくれる若手を増やすことはもちろん重要です。
ただ、そこだけに注目していても救急外来で働く救急医はなかなか増えないという事に気づくことが重要です。
その上で、解決策としては救急医が長く働き続けられる環境を作る、そして救急外来で働く非救急医を支援していくことが大切だと思っています。
このブログでの発信もそのための活動の一つと考えて、地道にやっていきたいと思います。