産婦人科救急というと、どちらかというと苦手、もしくは最初から産婦人科の先生にお願いすると、いう人も少なくないのではないでしょうか?
ここでは非産婦人科医の先生向けに、救急外来で妊婦さんを診察する時に、基本となる考え方について解説していきます。
目次
産婦人科救急の基本|妊娠週数を把握しよう

まず最初に大事なことは妊娠週数を把握することです。
妊娠週数が重要な理由は2つです。
- 妊娠初期と後期で鑑別疾患が変わる
- 妊娠22週以降は胎児の救命も考える必要がある
妊娠時期による鑑別疾患
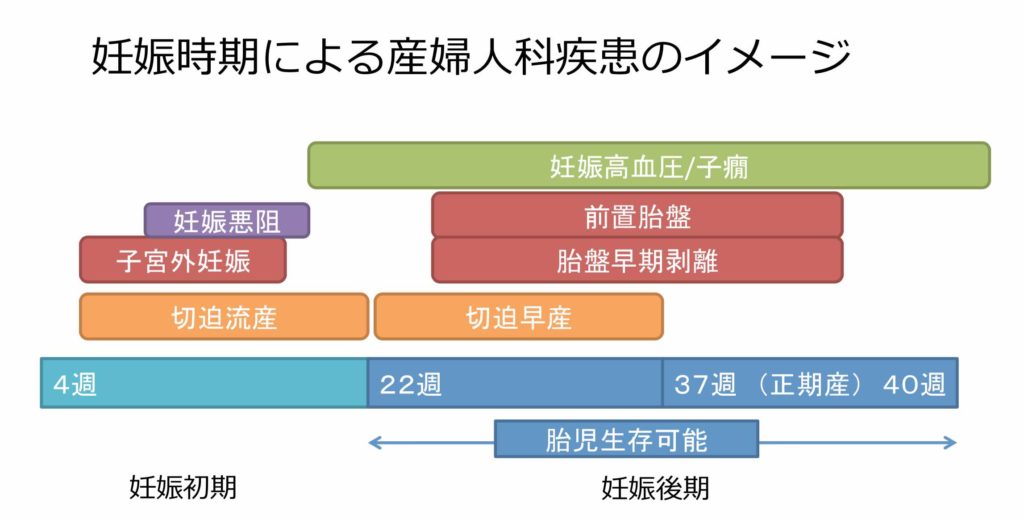
妊娠初期に見逃したくない疾患の代表が子宮外妊娠です。
子宮外妊娠は遅くとも10週前後までには症状が出現するので、週数が進めば考える必要は無くなります。
むしろ妊娠に気づかれていない状況で受診することが多いので、妊娠可能な年齢の女性の腹痛であれば必ず考えるべき疾患です。
一方妊娠後期になると、前置胎盤や胎盤早期剥離など胎盤が関連したものが致死的疾患の代表です。
胎盤が形成されるのは15週前後とされるため、それ以降に胎盤が関連した疾患が起こりえるのです。
妊娠22週を超えるかどうか
22週未満に妊娠が終了してしまうことを流産、それ以降を早産とよびます。
22週以降であれば、胎児が生存できる可能性あり、母子ともに管理できる病院への搬送が必要です。
特に30週未満の早産となると、母体が元気であっても胎児が生まれた瞬間に超重症である可能性があります。
その場合はNICUがある施設への転院搬送が必要になります。
母体の状態だけでは判断できないため注意が必要です。
妊婦さんの診察で重要な問診

- 妊娠週数
- 不妊治療歴
- 多胎妊娠かどうか
- 前置胎盤を指摘されていないか
- 妊娠高血圧症を指摘されていないか
妊娠週数が重要な理由はすでに説明済みです。
不妊治療歴については、体外受精・胚移植後の場合に子宮内外同時妊娠の確率が高くなるため重要です。
子宮内外同時妊娠とは子宮内に正常妊娠している胎児と、子宮外妊娠となっている胎児が同時に存在している状態です。
確率が高くなるといっても約1%程度ですが、自然妊娠であれば30000例に1例と稀な病態なので無視できない確率になります。
多胎妊娠、前置胎盤の指摘、妊娠高血圧などのリスクも確認しておく必要があります。
- 腹痛
- 性器出血
- 胎動の消失
妊婦さんの症状で確認しておくべきは腹痛、性器出血、胎動の消失です。
いずれも無ければ、とりあえず緊急を要する状態ではない可能性が高いです。
逆にいずれかが該当すれば、必ず産婦人科医への診察を依頼しましょう。
妊娠による母体の変化

妊娠そのものがリスクになる疾患、妊娠中のCPRについて少しだけ解説しておきます。
妊娠そのものがリスクになる疾患
- 脳卒中(妊産婦死亡の第2位)
- 肺血栓塞栓症
- 胆石症
- 大動脈解離
- 尿路感染症
上記は妊娠中は同年齢の非妊婦に比べて罹患率が上がります。
若いから、といっても妊娠中であれば脳卒中や大動脈解離を鑑別に挙げる必要があります。
尿路感染症は早産のリスクとなるため、妊婦さんが発熱した場合は必ず除外したい感染源です。
妊娠中のCPRについて
妊娠末期では子宮が下大静脈を圧迫するため、仰臥位でいることが循環動態に悪影響を及ぼす可能性が示唆されています。
循環が不安定な妊婦では左に体を傾けることが推奨されていますが、CPRをするとなると体を傾けることはできません。
30°傾けると有効な胸骨圧迫ができないこと、逆に傾きが緩い(10~20°)と循環動態は改善しないこと、などから妊娠中であってもCPRについては通常通り仰臥位で行うのが妥当と考えられます。
まとめ
産婦人科救急について基本となる考え方、問診のコツなどについて解説しました。
多くの場合で産婦人科医に相談しながら診療を進めていくことになりますが、妊婦さんだから必ず産婦人科疾患とも限りません。
また産婦人科疾患であっても、状況を理解していることで非産婦人科が協力できることは少なくありません。
「妊婦である」という理由だけで受け入れ先が見つからない、という事例が減ることを願っています。