上部消化管出血のリスク評価にブラッチフォードスコアとかロックオールスコアっていうのあるって聞いたけど、どれがいいの?
そんな疑問に答えるために、今回は2017年のBMJに掲載された、上部消化管出血のリスク評価のスコアリングを比べた論文を解説します。
目次
上部消化管出血のリスクスコアを比較した多施設前向き研究
Comparison of risk scoring systems for patients presenting with upper gastrointestinal bleeding: international multicentre prospective study(PMID: 28053181 )
Stanley AJ et al.BMJ 2017 Jan
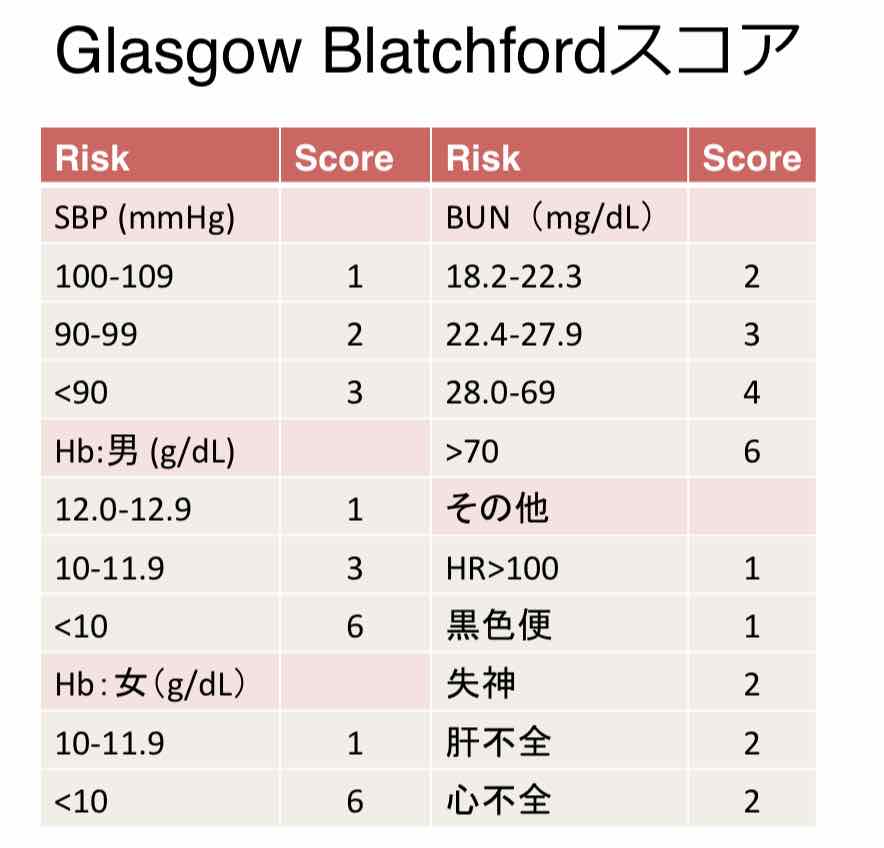
Glasgow Blatchfordスコア
研究の概要
米国、ヨーロッパ、アジアなどの6施設で
吐血、コーヒ残渣様の吐物、下血のいずれかで受診した症例を対象としています。
「失神だけ」を主訴に来たような症例は含まれていないんですね
内視鏡前のスコア
- admission Rockall
- AIMS65
- Glasgow Blatchford
内視鏡後のスコア
- full Rockall
- PNED
を比較しています。
評価したエンドポイントとしては
- 複合エンドポイント(輸血、内視鏡的治療、IVR、手術、30日死亡)
- 内視鏡的治療
- 30日死亡
- 再出血
- 入院期間
です。
研究のプロトコールとして、内視鏡前にはPPIの投与を行わなわずに内視鏡後にPPIの投与を行う、となっています。
ここは普段の診療とは違うかもしれませんね。内視鏡前にPPIを投与していることが多いのではないでしょうか。
結果
介入/死亡の予測(複合エンドポイント)に関しては、Glasgow Blatchford(AUROC:0.86)が他のスコア(0.69~0.70)より優れていた。
Glasgow Blatchfordスコア≦1は介入不要な症例を最も良く予測した(感度98.6%・特異度34.6%)。
内視鏡的治療の予測に関してもGlasgow Blatchfordスコアが最も優れていた(0.75)。
死亡の予測に関してはPNED・AIMS65スコア(各0.77)が、再出血の予測ではPNED(0.85)が優れていた。
考察
Glasgow Blatchfordスコアは死亡リスクの層別化では最も精度が低かったものの、治療介入の必要性を判断し、安全に外来管理可能な患者を同定する上では最も有用でした。
Glasgow Blatchfordスコアのカットオフ値は?
これまでガイドラインではGlasgow Blatchfordスコア=0がカットオフとされていたのですが、0点だと厳しすぎるので、1点以下や2点以下でもいいのでは?という意見がありました。
今回の研究ではカットオフ1点以下で感度98.6%となったので、Glasgow Blatchfordスコアのカットオフを1点以下として良いのではというのが著者らの主張です。
まとめ
上部消化管出血の入院や内視鏡治療適応の判断にはGlasgow Blatchfordスコアがいいんですね!
そうだね、ただカットオフ値については議論のあるところなんだ。1点の時にどうするかは施設によっても変わるかもしれないね。
上部消化管出血のリスク評価にGlasgow Blatchfordスコアが有効であるという文献を紹介しました。
ただし、もともと貧血がある人やBUNが高い(腎機能悪い)人などをどう扱うか、や「失神」だけで来院した場合にどうするか、などはスコアだけでは判断できないという問題もあります。
スコアだけで白黒つかない場面もあることを念頭におきつつ、上手に使っていきましょう。